Infarto agudo de miocardio
Por Marcos
Elías Navarro Araújo Médico y Cirujano.
Celular3103650914
mna051@hotmail.com
En esta ocasión trataremos en términos simples pero
 concisos un tema de mucha importancia tanto para pacientes
como para el personal sanitario, por las
implicaciones y consecuencias a las que puede
conllevar, ese tema es el Infarto Agudo del
Miocardio, al cual denominaremos IAM.
concisos un tema de mucha importancia tanto para pacientes
como para el personal sanitario, por las
implicaciones y consecuencias a las que puede
conllevar, ese tema es el Infarto Agudo del
Miocardio, al cual denominaremos IAM.
¿Qué es el
IAM?
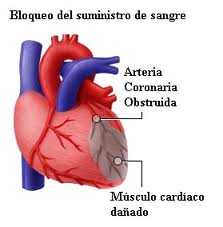
El
IAM es una situación clínica que coloca en peligro
la vida del paciente, se trata de la necrosis
(muerte) del miocardio (musculo cardiaco) la cual
ocurre porque el riego sanguíneo que oxigena al
corazón ha sufrido una disminución completa en su
flujo, esto puede ser producto de placas
ateromatosas que han obstruido el espacio dentro de
la arteria coronaria (arteria que lleva sangre
oxigenada al miocardio) que nutre ese segmento del
corazón y así la sangre no puede llegar hasta dicho
segmento y por ende no lleva el oxígeno necesario
para el funcionamiento del musculo llevándolo a
isquemia (disminución del riego sanguíneo y
suministro deficiente de oxigeno) y posteriormente a
la necrosis ya mencionada, en menor medida el IAM
puede ser producido por vasoconstricción (el vaso
sanguíneo se contrae, se “cierra”) por diferentes
condiciones clínicas del paciente, la más común el
abuso de sustancias psicoactivas más
específicamente, la cocaína, acá la vasoconstricción
disminuye el flujo y suceden los eventos ya dichos.
¿Por qué el
IAM es peligroso?
(imagen de internet)
El simple hecho de que un segmento del músculo
cardiaco
 se haya necrosado ha de suponer que es algo
peligroso, porque ese pedazo del corazón ya no podrá
ser útil, no funcionará, lo cual hace que el corazón
ya no sea el mismo,
y lo puede llevar a Insuficiencia Cardiaca (el
corazón no tiene la misma fuerza de bombeo de la
sangre), y al no poder el corazón cumplir
adecuadamente las exigencias del organismo, este
sufrirá complicaciones y nuevas enfermedades.
se haya necrosado ha de suponer que es algo
peligroso, porque ese pedazo del corazón ya no podrá
ser útil, no funcionará, lo cual hace que el corazón
ya no sea el mismo,
y lo puede llevar a Insuficiencia Cardiaca (el
corazón no tiene la misma fuerza de bombeo de la
sangre), y al no poder el corazón cumplir
adecuadamente las exigencias del organismo, este
sufrirá complicaciones y nuevas enfermedades.
Cabe anotar, que el
corazón además del musculo tiene otras estructuras
como las válvulas, vasos sanguíneos, y un sistema de
conducción eléctrica (que se encarga de generar el
ritmo cardiaco y llevarlo a todo el corazón para que
funcione correctamente).
Este sistema de conducción
pasa entre las fibras musculares del corazón, y
cuando un segmento del miocardio está necrosándose
por el aporte inadecuado de oxígeno también, los
componentes del sistema de conducción están
dañándose, entonces el impulso eléctrico que pasa
por este, ya no lo hará normal, y no será rítmico,
pudiéndose producir arritmias cardiacas, que pueden
ser letales y conllevar a paro cardiorrespiratorio o
a una actividad eléctrica cardiaca inadecuada.
Entre más grande es el
segmento infartado, más peligrosas pueden ser las
consecuencias y secuelas en el paciente.
¿Cuáles son
los factores de riesgo para desarrollar un IAM?
Los
factores de riesgo son múltiples, y pueden ser
productos de la condición genética del paciente para
desarrollar enfermedades que pueden conllevar a un
IAM, y también de otros factores adquiridos en el
ambiente, por lo general estos elementos operan
interactuando de forma conjunta.
Entre los factores de
riesgo más relevantes tenemos:
1-Hipertensión
Arterial Sistémica (HTA)
2-Dislipidemias
(Hipercolesterolemia, Hipertrigliceridemia,
entre otras)
3-Edad
(entre mayor sea la edad, mayor es el riesgo)
4-Género
masculino (los hombres tenemos mayor riesgo
porque no poseemos el efecto
 cardioprotector
de las mujeres por sus hormonas durante su edad
fértil)
cardioprotector
de las mujeres por sus hormonas durante su edad
fértil)
5-Obesidad
(Personas muy gordas, con sobrepeso)
6-Diabetes
Mellitus (“azúcar en la sangre”)
7-Homocisteinemia
(aumento en sangre de la Homocisteina, debido al
bajo consumo de complejo B y Ácido Fólico)
8-Uso
de sustancias psicoactivas, especialmente de la
Cocaína
9-Sedentarismo
(no hacer ejercicio físico regular o actividades
físicas)
10-Antecedente
familiar de enfermedad cardiovascular,
cerebrovascular, nefropatía, diabetes mellitus,
hiperlipidemia, entre otras.
11-Antecedente
personal de IAM previo o enfermedad
Cerebrovascular
12-Tabaquismo
y Alcoholismo
13-Situaciones
de estrés constante (problemas laborales,
demasiada carga laboral, conflicto familiar
permanente, etc.)
14-Insuficiencia
Cardiaca
15-Uso
indiscriminado de Anabólicos (sustancias usadas
para el crecimiento de la masa muscular)
16-Consumo
excesivo de comidas grasosas, y azucaradas
Como pueden apreciar,
hay factores modificables como el sedentarismo, el
alcoholismo, el consumo de comidas ricas en lípidos,
entre otros; y factores no modificables como la
edad, el género, y la predisposición genética a
padecer algunas enfermedades.
¿Cuáles son
los síntomas de un IAM?
Los síntomas son variados pero los más frecuentes
son: Dolor, Diaforesis, Disnea, Ansiedad. A
continuación menciono y explico algunos de estos
síntomas:
Dolor:
En el IAM el dolor suele ser un dolor intenso en el
precordio (es un área en el tórax anterior, es decir
en el pecho y está el corazón debajo de esta), y el
paciente relaciona este dolor como una opresión,
como si con un puño estuviesen haciendo una opresión
sobre el pecho incluso suele ser relacionado como si
cogiesen el corazón con la mano y se lo quisieran
destrozar, este dolor generalmente se acompaña de la
sensación de muerte inminente.
Cabe aclarar que
muchas veces en pacientes diabéticos el dolor no es
tan intenso y se han descrito casos de pacientes con
diabetes mellitus que sufren IAM sin haber referido
dolor.
En otras ocasiones el
dolor suele ser retroesternal (detrás del esternón,
es decir detrás del hueso que está en la mitad del
pecho), el cual puede ser opresivo o descrito de
alguna otra forma con respecto al dolor.
En algunas
situaciones el dolor suele ser epigástrico (conocido
vulgarmente como la boca del estómago), y suele ser
relacionado con una acidez e indigestión.
La localización del
dolor se relaciona con la cara del corazón que está
afectada por el infarto también, hay que mencionar
que además del dolor torácico también hay dolor en
los miembros superiores, generalmente en el hombro y
brazo izquierdo, estos dolores son irradiados, es
decir que el dolor comienza en el tórax y va luego
presentándose en la extremidad superior, el paciente
relaciona este dolor referido como debilidad en el
brazo posterior o casi al tiempo del dolor torácico.
Disnea:
El termino disnea hace referencia a la dificultad
respiratoria que se relaciona con la sensación de
falta de aire, el paciente que está sufriendo un IAM,
dice que siente que le hace falta el aire, que se
está ahogando, o que simplemente “no tiene aliento”,
este síntoma es producto de la disminución del gasto
cardiaco (volumen de sangre que pasa por la raíz de
la aorta en un minuto, en otras palabras la cantidad
de sangre que bombea el corazón en un minuto), lo
cual conlleva a que quede sangre sin ser bombeada y
saca del corazón hacia las arterias, y esta aumenta
la presión en el ventrículo izquierdo y luego a
nivel de la vasculatura pulmonar llevando al
paciente a edema pulmonar (“agua en los pulmones”).
Ansiedad:
El paciente infartado presenta ansiedad debido a la
sensación de muerte inminente, el dolor, y la
disnea.
Estos síntomas hacen que se liberen grandes
cantidades de catecolaminas (adrenalina y
noradrenalina) y hacen que en parte el paciente esté
ansioso, agitado, pero por otra puede agravar más la
situación.
Diaforesis:
Hace referencia a sudoración excesiva, esta es
producto de la ansiedad y la liberación de
catecolaminas.
Otros síntomas:
Entre los otros síntomas que pueden acompañar un IAM
son palidez mucocutanea (piel), emesis (vómito) y
nauseas, perdida del conocimiento (sobretodo en
situación de paro cardiorespiratorio) y este es un
síntoma grave.
¿Qué hacer
si está sufriendo un IAM?
Si usted
presenta varios síntomas de los mencionados
previamente en un momento dado, lo primero que hay
que hacer es tratar de conservar la calma pero
actuar rápidamente, tiene que
ir al hospital más
cercano con el nivel de complejidad adecuado para
manejar su cuadro clínico.
Es preferible que vaya
acompañado de algún familiar o conocido que tenga
conocimiento sobre su estado de salud y sus
antecedentes médicos.
Cuando me refiero a ir
a
un hospital con el
nivel de complejidad adecuado me refiero a que
tienen que ir a un hospital que cuente con servicio
de medicina interna y/o cardiología, preferiblemente
si cuenta con servicio de hemodinamia,
no vaya a ir a un puesto de salud de primer nivel
porque es poco lo que se puede hacer para evitar
complicaciones, como decía mi maestro de
Farmacología Clínica “el tiempo es músculo”, con
esto digo que entre más tiempo pase antes de recibir
la atención oportuna y adecuada, el músculo cardiaco
se dañara más y esto no es lo deseado por las
secuelas y complicaciones, eso mermará su calidad de
vida en el futuro en caso de sobrevivir.
Usted llegará al
centro hospitalario, entrará por urgencias;
recuerde sobre guardar
la calma, porque al desesperarse crea una situación
de estrés y esto agrava la situación,
llegue a la zona de Triage (los hospitales tienen
una en urgencias, allí se valora la gravedad de la
urgencia para su atención) y diga los síntomas que
tiene.
Luego vendrá la atención médica. Usted o su
acompañante deberán suministrar toda la información
posible sobre lo que se le pregunte.
¿Cuál es el
manejo por parte del equipo sanitario de un IAM?
El médico realizara la valoración de urgencias y de
acuerdo a sus antecedentes, síntomas y signos
encontrados en el examen físico, el galeno realizará
una impresión diagnóstica y en caso de ser sugestiva
o con algún grado de probabilidad para la enfermedad
cardiovascular, procederá a solicitar las pruebas y
remisiones que considere necesarias, de igual forma
iniciará el tratamiento que consideren conveniente.
Entre las acciones
para corroborar la impresión clínica de un IAM, se
suele usar:
Electrocardiograma (EKG):
Para valorar la actividad eléctrica del corazón.
Marcadores Cardiacos:
Enzimas cardiacas CK, CK-MB, Troponinas.
Cateterismo cardiaco
(método invasivo)
El plan de manejo del
paciente con IAM por lo general comprende:
Administración de
Oxigeno suplementario ya sea por cánula nasal o
mascara.
Analgesia, al
controlar el dolor, se alivia la ansiedad y la
descarga catecolaminergica.
Uso de
betabloqueadores, estos son medicamentos que
controlan la acción de la descarga de catecolaminas.
Nitratos, estos
medicamentos tienen poder vasodilatador y mejoran la
perfusión sanguínea.
Trombolíticos, son
usados para deshacer los coágulos sanguíneos y
mejorar el riego sanguíneo.
Bloqueadores de
Canales de Calcio, estas sustancias ayudan a
prevenir la constricción de células musculares como
por ejemplo las localizadas en las arterias
coronarias.
Digitalicos, este
grupo de medicamentos ayudan a que el corazón pueda
bombear mejor la sangre.
Cirugía
Cardiovascular, como lo es el Bypass coronario o los
métodos de intervención coronaria percutánea.
El uso de estas medidas
depende el criterio médico y de las necesidades y
cuadro clínico del paciente.
Cualquier duda,
inquietud o sugerencia, la pueden realizar
escribiendo a mi correo electrónico
mna051@hotmail.com o llamando al celular
3103650914, espero el documento haya sido de agrado.